Требования к размещению физиотерапевтических отделений
Размещение и устройство помещений ФТО должно соответствовать действующим Строительным Нормам и Правилам САНПИН 2.1.3.1375-03, введенным постановлением Главного Государственного Санитарного врача Российской Федерации №124 от 6 июня 2003 года (рег.№ в Минюсте 4709 от 18 июня 2003 года и отраслевому стандарту ОСТ 42-21-16-86 “ССБТ. Отделения, кабинеты физиотерапии, общие требования безопасности” (1986 г.), введенных в действие приказом Министерства здравоохранения СССР №1453 от 4.11.86 г., физиотерапевтическое отделение развертывается в наземных этажах лечебного учреждения.
Все вновь строящиеся, реконструируемые и действующие лечебные учреждения, в том числе и дневные стационары, должны быть оборудованы водопроводом, канализацией, централизованным горячим водоснабжением. Качество воды для хозяйственно-питьевого назначения должно соответствовать требованиям САНПИН 2.1.3.1375-03.
Здания лечебных учреждений, в которых расположены ФТО, должны быть оборудованы системами приточно-вытяжной вентиляции с механическим побуждением и естественной вытяжной без механического побуждения. Состав помещений и площади ФТО деления для больных стационаров определяются заданием на проектирование на основании расчетного количества процедур: физиотерапевтические процедуры (электросветолечение, теплолечение, грязеводолечение и др.); массаж, лечебная физическая культура (в том числе бассейны, ванны для лечения движением в воде), трудо- и механотерапия и др.
Вновь построенные или реконструированные ФТО должны приниматься в эксплуатацию в установленном порядке специальной комиссией с обязательным участием в ней представителей санитарно-эпидемиологической службы, технической инспекции труда профсоюзной организации и командования ВЛУ.
Монтаж и установку изделий медицинской техники разрешается выполнять только при наличии согласованного и утвержденного в установленном порядке проекта процедурных кабинетов, в которых закончены строительные, отделочные, электромонтажные и санитарно-технические работы. Установку и эксплуатацию аппаратуры, являющейся источником электромагнитных полей (ЭМП), производить в соответствии с санитарными правилами по электромагнитным полям в производственных условиях.
Помещения ФТО разрешается использовать только по их прямому назначению. Проведение в них каких-либо других работ, не связанных с эксплуатацией физиотерапевтической аппаратуры, запрещается. Все процедурные кабинеты и кабинеты врачей должны быть оборудованы умывальниками с горячей и холодной водой.
Кроме процедурных кабинетов ФТО должно иметь следующие помещения: кабинет заведующего ФТО (12 м2), кабинет врача-физиотерапевта (12 м2), кабинет старшей медицинской сестры (12 м2), кладовая для хранения переносной медицинской аппаратуры и расходного медицинского имущества (6 м2), кабинет текущего ремонта аппаратуры (18 м2), бельевая для хранения чистого белья (6 м2), кладовая для хранения предметов уборки помещений и грязного белья (4 м2), кладовая для хранения баллонов с углекислотой (8 м2), компрессорная (по нормам СНиП), санузлы с умывальниками в шлюзах мужские и женские для больных и персонала (по нормам СНиП).
На каждое ФТО при его организации оформляют технический паспорт, который должен содержать сведения о коммунальных условиях, перечень помещений, оснащение медицинским оборудованием, характеристика защитных устройств (Приложение 1). К Паспорту прилагают: копию акта с заключением о разрешении эксплуатации ФТО, схемы размещения аппаратуры в кабинетах, схемы защитных устройств с протоколами замеров величины их сопротивления.
Поверхность стен, полов и потолков помещений должна быть гладкой, легко доступной для влажной уборки и устойчивой при использовании моющих и дезинфицирующих средств, разрешенных к применению в установленном порядке. Стены палат, кабинетов врачей, холлов, вестибюлей, столовых, физиотерапевтических и других лечебно-диагностических кабинетов с сухим режимом рекомендуется окрашивать силикатными красками (при необходимости – в сочетании с масляными красками). Для окраски потолков может применяться известковая или водоэмульсионная побелка. Полы должны обладать повышенными теплоизоляционными свойствами (паркет, паркетная доска, деревянные полы, окрашенные масляной краской, линолеум). Размещение оборудования и мебели в помещениях ФТО должно обеспечивать доступность для уборки.
В каждом кабинете необходимо предусмотреть сигнализацию для приглашения больных на процедуру и вызова медицинского персонала в процедурную кабину для оказания помощи больному.
В каждом кабинете, где проводят процедуры в положении больных лежа на кушетках, должен быть шкаф с ячейками для хранения индивидуальных простыней, закрепляемых за больными на период лечения.
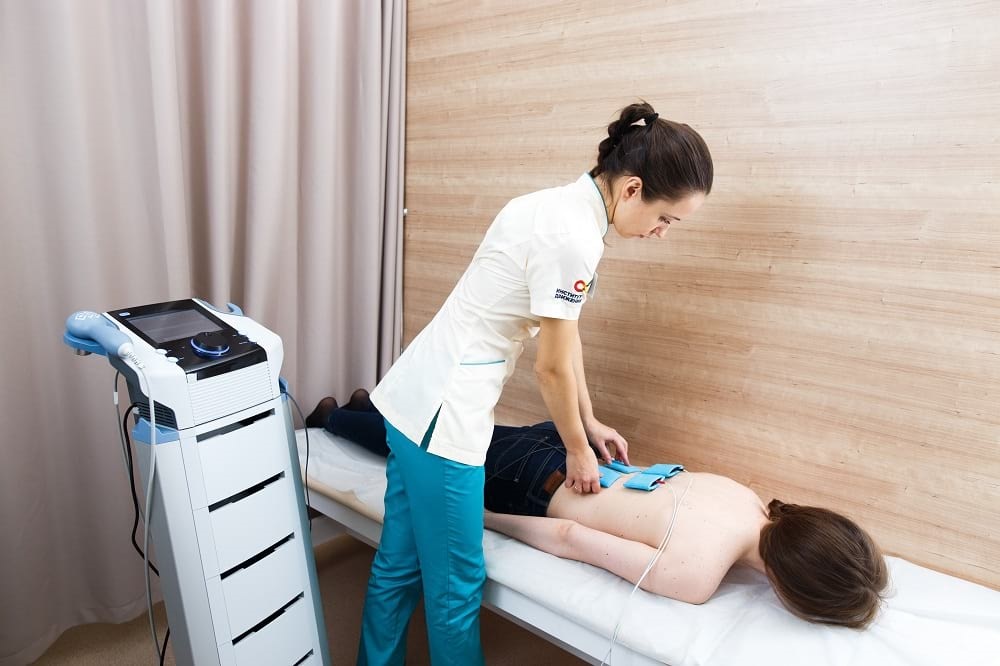
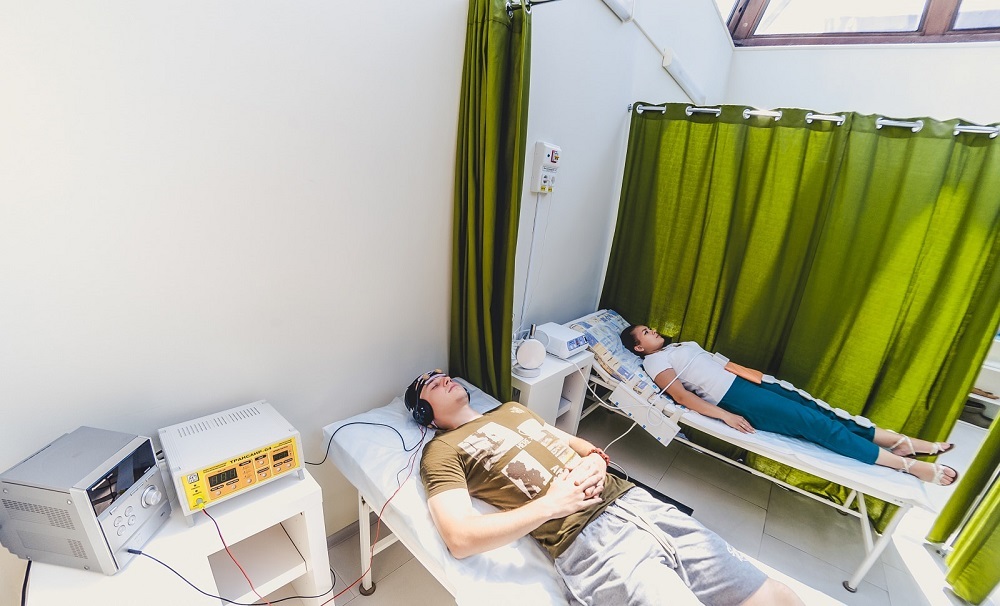
Кабинеты электро- и фототерапии. Состав и площадь вновь строящихся и реконструированных кабинетов электро- и фототерапии, требования к вентиляции, отоплению, кондиционированию воздуха, освещению помещений должны соответствовать действующим СНиП.
Стены помещений в кабинетах на высоту 2 м следует окрашивать масляной краской светлых тонов, остальную часть стен и потолок – клеевой. Облицовка стен керамической плиткой запрещается. Пол должен быть деревянным без выбоин или покрыт линолеумом, не образующим статического электричества. Запрещается для покрытия пола и изготовления занавесей процедурных кабин применять синтетические материалы, способные создавать статические электрические заряды.
Площадь кабинетов электро- и фототерапии необходимо планировать из расчета 6 м2 на кушетку, а при наличии одной кушетки – не менее 12 м2. Отдельно должен быть оборудован кабинет для проведения внутриполостных процедур площадью 18 м2 на одно гинекологическое кресло.
Для проведения лечебных процедур следует оборудовать процедурные кабины, каркас которых выполняется из пластмассовых или хорошо отполированных деревянных стоек, либо металлических (никелированных или покрытых масляной краской) труб. Металлические конструкции кабин необходимо изолировать от каменных стен и полов путем установки фланцев на подкладках из токонепроводящего материала толщиной 40–50 мм (прокладки из дерева, предварительно проваренные в парафине и окрашенные масляной краской). Крепежные шурупы (болты) фланцев не должны быть длиннее высоты прокладки. Размеры кабин не должны быть по высоте менее 2 м, длине 2,2 м. Ширину кабин рассчитывают в зависимости от типа аппарата: для аппаратов ВЧ-, СВЧ-терапии, мощных УВЧ-генераторов, аппаратов для общей гальванизации с ваннами для конечностей и стационарных светолечебных аппаратов – 2 м, для прочих аппаратов – 1,8 м. В каждой кабине должны быть деревянная кушетка с подъемным изголовником (кресло с подголовником), стул, вешалка, устройство для местного освещения, один стационарный или два портативных физиотерапевтических аппарата, размещаемых на подвижных столиках.
Для аппаратов с дистанционным, в том числе и с универсальным расположением конденсаторных пластин, излучателей («Волна-2»;, «Луч-11» и другие), следует выделять специальные помещения или кабины, экранированные тканью с микропроводом «В-1»; артикул 438 или аналогичной. При применении аппаратов только с контактным воздействием экранирование процедурных кабин не требуется.
Аппараты для гальванизации можно размещать в кабинах, подвесив их на стену (жесткую стенку кабины). При установке аппарата для франклинизации не должно быть заземленных предметов на расстоянии 1,5 м от него. Рядом с аппаратом в стенах здания не должны проходить водопроводные, канализационные или какие-либо другие металлические трубы, атакже металлические конструкции здания. Вне кабин (не ближе 3 м от стола медицинской сестры) разрешается размещать облучатель коротковолновый ультрафиолетовый для местных облучений (БОД-9), аппараты УВЧ-терапии переносные (УВЧ-30 и др.).
В электро- и фотолечебном кабинете должен быть выделен специальный изолированный бокс (смежное помещение) площадью не менее 8 м2 для работ по подготовке лечебных процедур, хранения и обработки прокладок, приготовления лекарственных растворов, стерилизации тубусов и т.п., оборудованный сушильно-вытяжным шкафом, моечной раковиной с двумя отсеками и поворотным краном с подачей холодной и горячей воды, двумя дезинфекционными кипятильниками, рабочим столом с бюреточной системой, медицинским шкафом и стиральной машиной.
В кабинете низкочастотной электротерапии оборудуют «уголок-кухню» с двухсекционной эмалированной чугунной мойкой (800х460х435 мм, подвод горячей и холодной воды) для полоскания гидрофильных прокладок. Для кипячения гидрофильных прокладок устанавливают стерилизатор сухожаровой Э40-220 В (размер 438х199х153 мм, 550 Вт).
Кабинет центральной электротерапии необходимо располагать в той части здания, где уровень шума минимален. Входная дверь должна быть с тамбуром и обита шумопоглощающим материалом. Над входом в кабинет устанавливается световое табло «Кабинет электросонтерапии. Просьба соблюдать тишину!», которое следует включать во время проведения процедур. Кабинет оснащается деревянными кроватями, тумбочкой, стулом и вешалкой для одежды. Пол следует застилать шумопоглощающим покрытием (ковровой дорожкой и др.).
В составе солярия, предназначенного для искусственного ультрафиолетового облучения людей, следует предусматривать раздевальные и душевые. При солярии организуется пост медицинской сестры (оператора).
Лазерные установки 3 и 4 класса опасности должны размещаться в отдельных помещениях. Стены должны изготавливаться из несгораемых материалов с матовой поверхностью. Двери помещений должны закрываться на внутренние замки с блокирующими устройствами, исключающими доступ в помещение во время работы лазеров. На двери должен быть знак лазерной опасности и автоматически включающееся световое табло «Опасно, работает лазер!». Лазерные установки 1 и 2 класса опасности разрешается размещать в общих помещениях.
В кабинетах лазеротерапии стены и потолок должны иметь матовое покрытие. При этом стены окрашиваются масляной краской в цвет, способствующий максимальному поглощению отраженных лучей (зеленый, салатный). В кабинете рядом с лазером (0,7 м от нее) необходимо разместить кушетку для пациента, а также обеспечить свободный доступ обслуживающего персонала к пульту управления и проход пациента к кушетке. Расстояние между установкой и стеной кабинета (стенкой процедурной кабины, другим аппаратом) должно быть не менее 1 м. Двери помещений должны быть оборудованы внутренними замками, иметь табло «Посторонним вход воспрещен!» и знак лазерной опасности.
Впомещениях для электро- и фототерапии должна быть приточно-вытяжная вентиляция с подачей подогретого воздуха, обеспечивающая 3–4-кратный обмен воздуха в час, и оконные фрамуги. В кабинетах УВЧ-терапии, фотарии с дампами ДТР (ПРК) производительность приточно-вытяжной вентиляции должна обеспечивать 4–5-кратный обмен воздуха в час. Температура воздуха в помещениях должна быть не ниже 20 °С.
Каждое помещение должно иметь самостоятельную питающую линию тока, идущую от распределительного щита, проложенную проводами необходимого по расчету сечения. Для распределения нагрузки по фазам тока вводы следует прокладывать с расчетом при напряжении 380/110 или 220/127 В четырехпроводные. Присоединение к этой линии бытовой электроаппаратуры запрещается.
В каждом помещении необходимо оборудовать групповой щит (например, АП-50, А-3114/7) с общим рубильником, а на высоте 1,6 м от пола на стенах ставят пусковые щитки (тип А-50) или кнопки ПНВ со штепсельной розеткой и клеммами в изоляционной оправе. Групповой щит следует монтировать с предохранителями У-27 или автоматическими выключателями максимального тока на 16 А с числом групп, соответствующих числу аппаратов (в числе аппаратов учитывают также стерилизаторы и другие приборы). Распределительное напряжение для питания аппаратов – 127 или 220 В.
Номинальные точки плавких вставок предохранителей и вставок автоматических выключателей, служащих для защиты отдельных участков сети, необходимо выбирать по возможности наименьшими по расчетным токам этих участков сети и номинальным токам электроприемников собеспечением требований селективности.
Щиты следует устанавливать в нишах (ящиках) или закрывать кожухами. Оградительные устройства групповых щитов должны обеспечивать удобный доступ для технического обслуживания, возможность быстрого выключения, наблюдения за показаниями вольтметрам иметь запирающиеся дверцы. Ключ от дверцы группового щита кабинета должен постоянно храниться в столе, на рабочем месте медицинской сестры кабинета. Линии от группового щита к пусковым щиткам процедурных кабин прокладываются проводом требуемого по расчету сечения.
Для защиты от поражения электрическим током все доступные для прикосновения металлические части электромедицинской аппаратуры класса 1, 01, а также подогреватели, которые могут оказаться под напряжением вследствие нарушения изоляции, подлежат защитному заземлению, которое должно осуществляться в соответствии с существующими требованиями. Заземляющие провода и полосы заземления в физиотерапевтическом кабинете закрепляют на стенах на расстоянии 5–10 см от пола. Сечение заземляющей магистрали внутри здания 24 мм2 (при толщине шины 3 мм), вне здания – 48 мм2 (толщина шины 4 мм).
Металлические корпуса аппаратов присоединяют к контуру заземления через отдельные ответвления. Использование в качестве заземлителей труб водопровода, отопления, канализации, газопроводов, паропроводов и молниеотводов запрещается. Последовательное включение заземления запрещено. Провода, служащие для подключения аппаратов к сети, должны быть изготовлены из гибкого кабеля с высококачественной изоляцией, а при его отсутствии – из гибких проводов, заключенных в резиновую трубку. При подключении приборов и аппаратов запрещается использовать переходники и удлинители проводов, для чего в помещениях должно быть достаточное число пусковых щитков в соответствующих местах. Для заземляющих устройств в первую очередь необходимо использовать естественные заземлители. Сопротивление заземляющего устройства должно быть не более 4 Ом для сети с изолированной нейтралью, а для повторного заземления нулевого провода в сетях с глухозаземленной нейтралью – не более 10 Ом.
В кабинетах электро- и фототерапии нагревательные приборы системы центрального отопления, трубы отопительной, газовой, водопроводной : канализационной систем, а также любые заземленные предметы должны быть закрыты деревянными кожухами, покрытыми масляной краской по всему протяжению и на высоту, недоступной прикосновению больных и персонала. Вентиляционные отверстия в защитных кожухах над батареями должны быть диаметром не более 4 мм.
Металлические заземленные корпуса аппаратов при контактном размещении электродов следует устанавливать в недоступном для больного месте, а при невозможности соблюдения этого условия доступные для больного заземленные корпуса аппаратов должны быть защищены изолирующими экранами от возможного прикосновения больного.
При установке четырехкамерных ванн краны, трубы и другие металлические части водопроводной сети должны находиться на недоступном для больного расстоянии. Ванны наполняют водой через резиновые шланги. Удаляют воду из ванн с помощью резинового шланга и эжектора (водоструйного насоса), приводимого в действие от водопровода. Запрещается подводить к ваннам металлические водопроводные трубы.
Кабинет ультразвуковой терапии. Планировка, устройство, размещение оборудования и организации рабочих мест в кабинете должна соответствовать требованиям, предъявляемым к устройству и оборудованию кабинетов для электро- и фототерапии (см. выше). Разрешается размещать аппараты для ультразвуковой терапии в одном помещении с аппаратами для местной дарсонвализации, ультратонотерапии, ВЧ-терапии, портативными аппаратами УВЧ- и СВЧ-терапии. Для проведения подводной ультразвуковой терапии в одной из процедурных кабин следует установить на подставках фаянсовые ванны (ручная и ножная) с подводкой горячей и холодной воды с помощью резиновых шлангов и устройством слива воды в канализацию.
Кабинеты ингаляционной терапии. Площадь помещения, температурно-влаж-ностный режим и вентиляция должны соответствовать санитарным нормам: 4 м2 на одно место, температура воздуха в пределах 20 °С, приточно-вытяжная вентиляция с 8–10-кратным обменом воздуха в час. Запрещается проведение ингаляционной терапии в светолечебных кабинетах.
Смотреть на сайте раздел Ингаляционная терапия
 |  |  |
| ГИПО-ОКСИ-1 (OXYTERRA) | Установка для гипокситерапии "Био-Нова-204" |
Для подключения портативных ингаляционных аппаратов, ультразвуковых аэрозольных и электроаэрозольных аппаратов необходимо предусмотреть штепсельные розетки с защитными (заземляющими) контактами. В аэрозоль но-ингаляционных кабинетах должны быть предусмотрены вытяжные шкафы для выполнения манипуляций, связанных с применением высокоактивных медикаментов, с оборудованной раковиной и сливом в канализацию.
Компрессор для подачи воздуха к стационарным ингаляционным установкам (аэрозольным аппаратам) следует размещать в смежном или подвальном (полуподвальном) помещении. Пульт включения и выключения компрессора должен находиться непосредственно на рабочем месте медицинской сестры ингалятория. Забор воздуха для лечебных ингаляций необходимо осуществлять извне здания, на уровне конька крыши или не ниже второго этажа. Запрещается производить забор воздуха непосредственно из помещения компрессорной. Сжатый воздух, подаваемый в ингаляторий, должен быть очищен от посторонних примесей (пыли, смазочных масел и пр.) путем последовательного пропускания через включенные в систему воздуховода матерчатый и водяной фильтры.
Кабинет теплолечения. Для теплолечения (парафино- и озокеритолечения) необходимо выделять изолированное помещение из расчета 6 м2 на одну кушетку, но не менее 12 м2 при наличии одной кушетки, оборудованное приточно-вытяжной вентиляцией, обеспечивающей 4–5-кратный обмен воздуха в час. Для подогрева парафина (озокерита) должно быть предусмотрено специальное помещение (кухня) площадью не менее 8 м2.
Пол помещений следует застилать линолеумом, стены кухни – облицовывать на высоту 2,5 м глазурованной плиткой. Столы для подогревателей и розлива парафина (озокерита) по кюветам нужно покрывать термостойким материалом. Подогрев парафина (озокерита) следует производить только в специальных подогревателях или на водяной бане.
Помещение кухни необходимо оборудовать вытяжным шкафом для размещения подогревателей парафина (озокерита) и огнетушителем ОУ-2. Подготовленный для процедуры парафин (озокерит) до его непосредственного применения следует хранить в кюветах, размещаемых в электрических термостатах.
Водолечебница. Для проведения гидротерапии с использованием специальных устройств (аппаратов и приборов) выделяют специальные изолированные помещения, расположенные, как правило, на первом этаже. В водолечебницу могут входить: ванный зал с раздевальнями и кабинетами подводного душа-массажа, подводного вытяжения, контрастных ванн, душевой зал с набором лечебных душей, кабинеты укутывания и лечебных орошений, а также комнаты персонала, подсобные помещения для хозяйственного инвентаря и уборочного материала.
Высота помещений в водолечебнице должна быть не менее 3 м. Стены водолечебных залов (кабинетов) облицовывают глазурованной плиткой. Пол должен иметь уклон не менее 1 см на 1 м в сторону трапов, оборудуемых в углах зала и покрыт метлахской плиткой. Потолки в помещениях с влажным режимом должны окрашиваться водостойкими красками или выполняться другими влагостойкими материалами.
Электрическую проводку и пусковые устройства в помещениях, связанных с проведением водных и грязелечебных процедур, следует выполнять специальной арматурой, обеспечивающей герметичность. В водолечебных залах должна быть самостоятельная приточно-вытяжная вентиляция с подогревом и 3–5-кратным обменом воздуха в час, включаемая из комнаты медицинского персонала. Температура воздуха должна быть в пределах 23–25 °С, относительная влажность не выше 60–65%.
Ванны в водолечебнице размещают либо в общем зале с раздеванием и одеванием больных в индивидуальных кабинах, либо в отдельных кабинах площадью 6 м2 с примыкающими к ним двумя кабинами площадью по 2 м2 для раздевания и одевания больных.
При размещении ванн в отдельных кабинах вход в них следует делать из общего коридора через кабину для раздевания и одевания больного. Для обслуживания ванного зала и наблюдения медицинского персонала за больными вдоль всех кабин следует устанавливать общий служебный проход шириной не менее 1 м.
Стены кабин для ванн и перегородки между кабинами для одевания больных должны быть высотой 2 м, выполнены из толстого непрозрачного армированного стекла, синтетических материалов или бетона, облицованного плиткой, и установлены на высоте 15 см от пола для возможности влажной уборки.
Ванны должны быть медицинские керамические, из нержавеющей стали или пластмассовые. Монтируют их так, чтобы дневной свет падал на лицо больного. В детских санаториях ванны следует размещать только в общем зале из расчета 6 м2 на одну ванну. Помещение для раздевания и одевания детей должно быть из расчета 2 м2 на каждуюванну.
Воду к каждой ванне необходимо подводить и отводить трубами диаметром не менее двух дюймов (5,08 см); диаметр кранов для наполнения ванны должен быть не менее одного дюйма. Наполнение и опорожнение ванны должно продолжаться не более 6 мин. Использование пробковых кранов запрещается. Качество воды, подаваемой для хозяйственно-питьевых и гигиенических целей, должно отвечать требованиям ГОСТ «Вода питьевая. Гигиенические требования и контроль за качеством».
В ванном зале и других кабинетах водолечения должны быть процедурные часы, термометры для измерения воды в ванне, бачки для дезинфицирующих растворов, щетки для мытья ванн, градуированные рейки-мешалки для определения объема воды в ванне.
Баллоны с углекислотой, кислородом и азотом следует устанавливать вне ванн на расстоянии не менее 0,5 м от труб отопления и горячего водоснабжения так, чтобы на них не падали прямые солнечные лучи. Баллоны обязательно крепятся к стене металлической скобой. Запасные баллоны с углекислотой и азотом следует хранить на стеллажах в отдельном помещении, а с кислородом – в специально выделенном помещении в вертикальном положении, укрепленными в гнездах. Баллоны с углекислотой, азотом и кислородом от места их хранения до места установки необходимо доставлять специальными тележками. Компрессор для проведения жемчужных ванн устанавливается в подвальном или полуподвальном помещении водолечебницы.
Смотреть на сайте раздел Душевые кафедры
 |  |  |
| Кафедра водолечебная "Вуокса" ("Экстра") | Душевая кафедра Niagara Plus (Ниагара Плюс) |
В помещении душевого зала устанавливают душевую кафедру с установками для струевого, циркулярного, дождевого, восходящего и других душей, сидячую ванну. Душевая кафедра должна иметь самостоятельную подводку холодной и горячей воды от центральных магистралей при одинаковом давлении горячей и холодной воды в последних. Магистрали подводки холодной и горячей воды к душевой кафедре не должны иметь водоразборных кранов и отводов. Душевую кафедру следует устанавливать так, чтобы при проведении струевого душа больной находился от нее на расстоянии 3,5–4 м, и прямой дневной свет падал на больного, а медицинский персонал, проводящий воздействие, мог наблюдать за больным, получающим процедуру. На высоте 1–1,5 м от пола к стене должен быть прикреплен металлический поручень, за который должен держаться больной во время приема струевого душа.

Остальные душевые установки и сидячую ванну должны разделять перегородки из толстого непрозрачного стекла или бетона, облицованного белой плиткой на высоту 2 м. Перегородки не должны доходить до пола на 10–15 см. Площадь отдельных кабин для душевых установок должна быть не менее 1–1,5 м2. При душевом зале должна быть предусмотрена раздевальня для больных из расчета 2 м2 на одного больного.
Для процедур подводного душа-массажа необходимо выделять помещение согласно СНиП. Ванну емкостью 400–600 л нужно размещать так, чтобы к ней был обеспечен подход с трех сторон. Установку для душа-массажа следует располагать за ножным концом ванны с соблюдением всех требований электробезопасности: электромагнитный пускатель аппарата должен быть герметичным и заземленным, корпус аппарата тоже необходимо заземлять. Аналогичные требования предъявляются и к кабинету для подводного горизонтального вытяжения позвоночника.
Кабинет колоногидротерапии должен помимо аппарата быть оборудован средствами для кипячения и хранения в дезинфицирующем растворе сменных наконечников, а также самостоятельным санузлом. Для влажного укутывания больных необходимо выделять помещение, оборудованное кушеткой для больного и раковиной с горячей и холодной водой. При водолечебницах необходимо выделять комнату для обслуживающего персонала из расчета 1,5 м2 на одну: ванну но не менее 8 м2.
Сероводородная лечебница. Лечение сероводородными ваннами необходимо проводить в отдельном помещении или тупиковом отсеке водолечебницы, изолированном от других процедурных кабинетов. Блок помещений должен состоять из: зала площадью из расчета 8 м2на одну ванну, минимальная площадь зала при одной ванне не менее 12 м2; лаборатории для приготовления растворов площадью не менее 10 м2 на одно место с вытяжным шкафом; помещения для хранения растворов площадью не менее 8 м2; помещения для раздевания и одевания больных из расчета 2 м2 на одно место, сообщающееся с ванным залом через шлюз. Стены в ванном зале и лаборатории следует облицовывать глазурованной плиткой или окрашивать масляной краской на цинковых белилах. Ванны должны быть из коррозиеустойчивых материалов. Сероводородная лечебница должна иметь изолированную от других помещений систему вентиляции с обменом воздуха в ванном зале + 3–5, в шлюзах + 3–4, в раздевальне + 3–3-кратностью. Вытяжная труба для выброса воздуха должна быть выше конька кровли здания.
Трубы, подводящие сероводородную воду, а также высококонцентрированную рапу или морскую воду, должны быть выполнены из материалов, устойчивых к влиянию агрессивных сред. Арматура (краны, ручки и т.п.) должна быть изготовлена из коррозиеустойчивых материалов. Деревянные детали и предметы следует покрывать масляной краской на цинковых белилах. Покрытие масляной краской на свинцовых белилах запрещается.
Сероводородная лечебница должна иметь изолированную систему канализации. Канализационные трубы должны быть асбестоцементные, винилитовые или чугунные, покрытые изнутри и снаружи битумным или бакелитовым лаком. Для персонала, проводящего радоновые и сероводородные процедуры, должна предусматриваться душевая кабина площадью 2 м2.
Радонолечебница. Планировка помещений радонолечебницы, их отделка и оборудование, технологические режимы, система вентиляции, организация рабочих мест, сброс и удаление радиоактивных отходов, охрана труда персонала и правила личной гигиены определяются Санитарными правилами «гигиенические требования к устройству, оборудованию и эксплуатации радоновых лабораторий, отделений радонотерапии» СП 2.6.1.1310-03», утвержденными главным санитарным врачом РФ 24.04.2003 года, Нормами радиационной безопасности НРБ-96 (Гигиенический норматив), требованиями «Руководства по радонотерапии в военном санатории».
Искусственное приготовление концентрата радона для проведения радонолечебных процедур осуществляется в радоновых лабораториях, являющихся составной частью радонолечебницы. Ординарная радоновая лаборатория (РЛ) предназначена для обеспечения одного санатория порциями концентрата радона для приготовления радоновых ванн или других радонолечебных процедур концентрации 1,5 кБк/л (40 нКи/л) – до 250 порций. В некоторых случаях такие РЛ могут передавать неиспользуемую часть концентрата радона соседним радонолечебницам на договорных или иных основаниях с соблюдением Правил безопасности при транспортировке радиоактивных веществ (ПБТРВ-73). Требования к размещению и работе радоновых лабораторий изложены в санитарных правилах СП 2.6.1.1310-03
Отделение (блок) радонотерапии в составе ФТО может располагать следующими помещениями: ванный зал для радоновых ванн; кабины для двух- и четырехкамерных ванн; кабинет для гинекологических орошений; кабинет для приема питьевых радоновых вод; кабинет для проведения воздушно-радоновых ванн; кабинет для орошений головы и лица; кабинет для проведения радоновых ингаляций и помещения для проведения контрастных ванн, кишечных промываний, микроклизм.
Помещение для радоновых ванн необходимо выделять в изолированный от общего ванного зала блок. В состав блока включаются ванные кабины, помещение для хранения порционной тары с концентратом радона, комната для персонала, служебный коридор и коридор для больных, помещение для поста медицинской сестры, комнаты отдыха для больных. В водолечебницах, где проводятся радоновые ванны, служебные и вспомогательные помещения, ожидальни, комнаты отдыха больных могут быть общими с другими помещениями общей водолечебницы, за исключением раздевалки для персонала радонолечебницы.

Для проведения радоновых ванн выделяют кабины площадью не менее 8 м2 с двумя помещениями для раздевания по 2 м2на каждую ванну. Во вновь строящихся радонолечебницах все ванны должны быть оборудованы бортовыми отсосами. В действующих радонолечебницах при проведении радоновых ванн с концентрацией радона 4,5 кБк/л (120 нКи/л) и более, а также при проведении комбинированных углекисло-, азотно-, кислородно-радоновых и других ванн оборудование ванн бортовыми отсосами обязательно.
Радоновые ванны с концентрацией не более 4,5 кБк/л при условии проведения не более 30 процедур за смену можно проводить в общих водолечебных помещениях, когда другие процедуры не проводятся. Для хранения порционной тары с концентратом радона необходимо выделять помещение площадью не менее 6 м2, оборудованное вытяжным шкафом и свинцовой защитой (стандартные свинцовые блоки толщиной 5см), если число порций радона для ванн с концентрацией 1,5 кБк/л, одновременно находящихся в шкафу, превышает 20. Помещение для хранения порционной тары должно находиться в непосредственной близости от ванных кабин для проведения радонолечебных процедур и сообщаться с ними через дверь. В уже действующих радонолечебницах разрешается расположение вытяжного шкафа для хранения порционной тары с концентратом радона в ванном зале. Не допускается переноска порций концентрата радона через помещения для отдыха и ожидания, комнату персонала и другие служебные помещения.
Для проведения гинекологических орошений с применением радона выделяются отдельные кабины площадью не менее 8 м2 с раздевалкой 2 м2, оборудованные приточно-вытяжной вентиляцией и помещением для раздевания.
Для приема питьевых радоновых процедур выделяются помещения из расчета площади как пациентов (не менее 8 м2 на одного больного), так и дополнительно для вытяжного шкафа для хранения порционной тары с водным раствором радона.
Разрешается хранение в вытяжном шкафу без свинцовой защиты 35 порций раствора радона с активностью 37 кБк в каждой, при этом мощность эквивалентной дозы на рабочем месте не превышает допустимую 0,028 мЗв/час. В помещениях для проведения воздушно-радоновых ванн для размещения одного бокса воздушно-радоновой ванны выделяется не менее 8 м2 и 4 м2 для двух кабин-раздевалок. Если воздушно-радоновые ванны проводятся с использованием концентрата радона, то для его хранения процедурный кабинет оборудуется вытяжным шкафом для размещения которого дополнительно выделяется 4 м2площади. В вытяжном шкафу без специальной свинцовой защиты разрешается хранение не более 5 порций радона концентрации 1,5 кВк/л. Компрессордля подачи в дыхательную маску бокса чистого воздуха в объеме 20–30 л/мин при сверхнормативном уровне шума (более 50 дБА) должен располагаться в подвальном или соседнем помещении.
Смотреть на сайте раздел Углекислые и радоновые ванны
 | 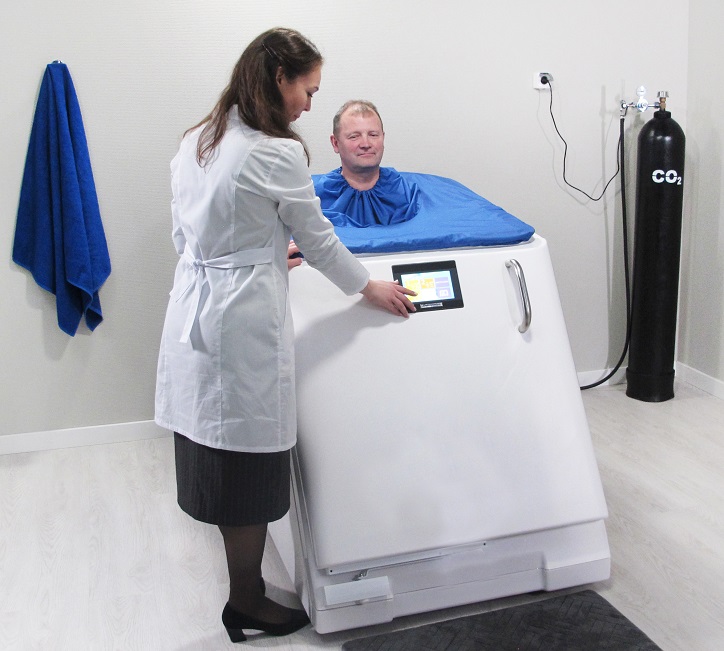 |
| Сухая углекислая ванна «Гейзер» | Сухая углекислая, радоновая ванна «Гейзер» |
В помещениях для проведения орошения головы (лица, десен) выделяется 4 м2 на одно процедурное место, но не менее 12 м2 при наличии одного места. Место для орошения оборудуют гигиенической раковиной для удаления в канализацию используемого при орошении водного раствора радона, а также местным отсосом вытяжной вентиляции. Отдельные кабины для проведения кишечных промываний и микроклизм планируют площадью не менее 8 м2 на одно процедурное место.
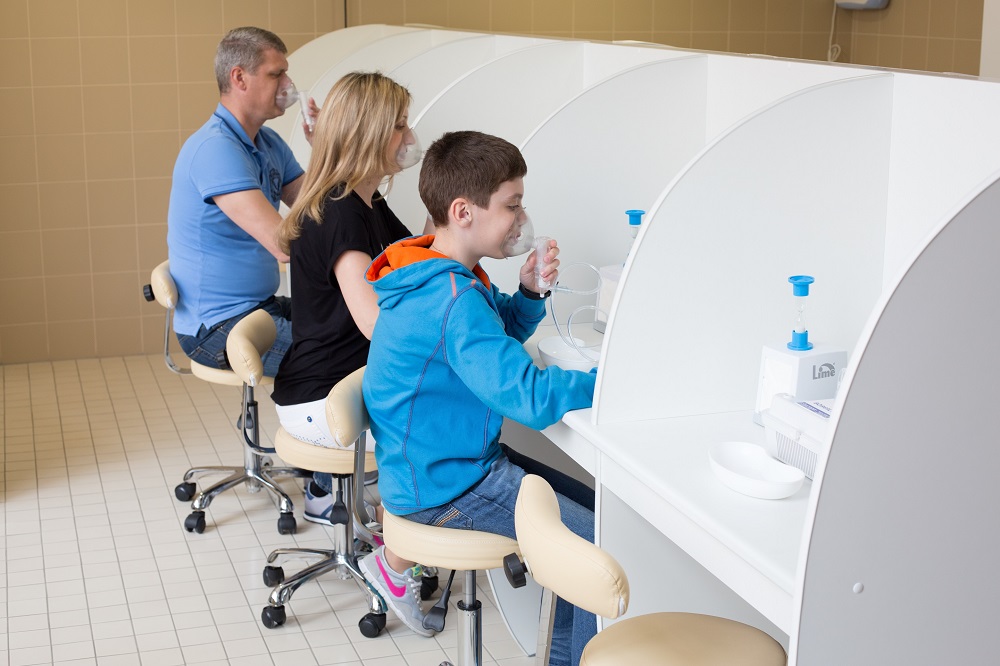
Помещение для проведения радоновых ингаляций площадью 4 м2 на одно процедурное место, но не менее 8 м2 при наличии одного места, должно быть оборудовано полукабинами для индивидуальных радоновых ингаляций, обеспеченными местной вытяжной вентиляцией. Ингаляции должны проводиться через дыхательную маску с подачей в нее по шлангу воздушно-радоновой смеси в объеме 20–30 л/мин. Выдыхаемый из маски воздух должен удаляться местной вытяжной вентиляцией. Устройство для генерации воздушно-радоновой смеси должно размещаться в отдельном помещении площадью не менее 15 м2(можно подвальном) и иметь фильтр из ткани Петрянова (ФП) для очистки подаваемой в маску воздушно-радоновой смеси от дочерних продуктов распада радона. Система вытяжной вентиляции в РЛ должна иметь резервный вытяжной агрегат производительностью не менее 1/3 полной расчетной.
Место забора приточного воздуха должно располагаться на расстоянии не менее 20 м по горизонтали от места выброса. В процедурных кабинетах радонолечебницы эффективность приточно-вытяжной вентиляции должна соответствовать сле-дующим требованиям:
- в ванном зале – не менее чем с трехкратным воздухообменом в час по притоку и пятикратным – по вытяжке;
- в помещении для проведения гинекологических орошений 6-кратный воздухообмен в час;
- в кабинетах для питьевых радоновых процедур, кишечных промываний и микроклизм – 6–8-кратный воздухообмен в час;
- в помещении и боксах для проведения воздушно-радоновых ванн – 6-8-кратный воздухообмен в час при скорости движения воздуха в рабочем проеме местных отсосов не менее 1,5 м/с.

Процедурный зал грязелечебницы может состоять из отдельных кабин или быть общим (8 м2 на одну кушетку, но не менее 12 м2 при наличии одной кушетки). При размещении кушеток в отдельных кабинах вход в них должен быть из общего коридора. Для обслуживания больных и наблюдения медицинского персонала за больными вдоль всех процедурных кабин нужно оставлять общий служебный проход шириной не менее 1 м. Стены кабин и перегородки должны иметь высоту 2 м и выполняться из гладких материалов, легко подвергающихся влажной уборке; их нужно поднимать на 10–15 см от пола. Пол помещений следует выстилать метлахской плиткой.
Смотреть на сайте раздел Оборудование для тепло и грязелечения
 |  |  |
| Котел для подготовки фангопарафина ГФ-2-60 | "Комфорт плюс" модель 01 | Ванна "Истра 4К" |
Душевая комната для обмывания больных после лечебных процедур должна быть из расчета один душ на две процедурные кушетки. Кроме того, она оборудуется шлангом для обмывания лежачих больных. При кабинном устройстве грязелечебницы душ должен быть в каждой кабине. Горячую и холодную воду следует подводить через общий смеситель, установленный вне душевой комнаты или кабины. Спуск в канализацию производится через трап с отстойником. Подогрев грязи (торфа) должен производиться в специальном, смежном с процедурным залом, помещении (грязевой кухне), в нагревателях с электроподогревом или в транспортирующих устройствах.
Площадь кухни должна быть из расчета 4,5 м2 на одну кушетку, но не менее 10 м2. Подачу грязи к процедурным кушеткам следует проводить механизированными способами. В помещениях грязелечебницы должна быть оборудована общеобменная вентиляция, обеспечивающая + 4–5-кратный обмен воздуха в час. Температура воздуха лечебных помещений должна быть в пределах 25 °С.
Для грязелечебных гинекологических (проктологических) процедур следует выделять отдельное помещение площадью не менее 14 м2 на одно рабочее место (кушетка или гинекологическоекресло), оснащенное устройством для спринцевания, восходя-щим и дождевым душем. На каждое последующее рабочее место нужно добавлять пло-щадь из расчета 3,5 м2 на два кресла (кушетки) и кабину для раздевания площадью 2 м2 на одно рабочее место. Для полостного и ректального грязелечения, а также для проведения грязевых аппликаций на десны следует применять только свежую, не бывшую в употреблении и регенерации грязь.
Электрогрязелечебные процедуры должны проводиться в отдельных помещениях, оборудованных в строгом соответствии с требованиями, предъявляемыми к помещениям для электро- и фототерапии (см.выше). Для стирки и сушки простыней (холстов, брезентов, клеенок) следует выделять отдельное помещение площадью не менее 18 м2. Воду из емкостей и стиральной машины нужно спускать в канализацию через трапы, оборудованные отстойниками грязи. Для сушки простыней (холстов, брезентов) должна быть сушильная камера, отгороженная кулисами от рабочих помещений. Рабочие помещения необходимо оборудовать приточно-вытяжной вентиляцией, обеспечивающей + 6–10-кратный обмен воздуха в час.
Помещение для хранения лечебной грязи (грязехранилище) должно иметь площадь из расчета 12 м2 на одну кушетку. В нем должно быть естественное освещение и температура воздуха в пределах 10-15°С. Грязехранилище следует оборудовать приточно-вытяжной вентиляцией, обеспечивающей + 2–10-кратный обмен воздуха в час.
Свежую, а также требующую регенерации грязь нужно хранить в специальных бетонированных бассейнах, которые должны быть оборудованы устройствами, обеспечивающими механическую загрузку грязи в бассейны, забор ее из бассейна и транспортировку к месту использования. Расположение бассейнов должно обеспечивать свободный подход и мытье их горячей водой. В грязехранилище должно иметься не менее четырех бассейнов: в трех закладывается свежедоставленная грязь, а четвертый и освобождающиеся используются для загрузки грязи, подлежащей регенерации. Оптимальная толщина слоя грязи в бассейне 1,2–1,5 м, высота слоя рапы над грязью – не менее 15 см, высота борта бассейна над слоем рапы – не менее 8 см. В больших грязелечебницах число бассейнов для хранения грязи определяется пропускной способностью грязелечебницы с учетом, что на одну процедуру расходуется в среднем 8 кг грязи и отработанная грязь подлежит регенерации в течение 3–4 мес.
При расчете потребного количества грязи следует предусматривать 4–6-месячный, а иногда и годовой запас грязи в зависимости от ее типа и микроклиматических условий грязехранилища. При грязелечебнице следует выделять комнату с индивидуальными шкафами для одежды и душем для обслуживающего персонала площадью из расчета 2 м2 на одну кушетку в зале, но не менее 8 м2.
Комнаты отдыха и подсобные помещения. В ФТО должны быть комнаты отдыха для больных, оборудованные полумягкими кушетками и креслами из расчета 4 м2 на кушетку и 2 м2 на кресло. Число мест для отдыха после приема тепло-, водо-, грязелечебных процедур должно соответствовать 80% рабочих мест этих кабинетов, а после приема всех прочих процедур – 20% от числа рабочих мест. 40% мест в комнатах отдыха обеспечивается креслами. Для отдыха больных в креслах допускается использование световых «карманов» коридоров и холлов.
Комнаты отдыха оборудуются кушетками, прикроватными тумбочками, стойками-вешалками, зеркалами, коврами или ковровой дорожкой, картинами или эстампами с изображением видов природы (преимущественно летних и весенних пейзажей, видов моря). В вестибюлях полы должны быть устойчивы к механическому воздействию (мраморная крошка, мрамор, мозаичные полы и т.д.). Покрытия пола в лечебных учреждениях не должны иметь дефектов (щелей, трещин, дыр и др.), должны быть гладкими, плотно пригнанными к основанию, быть устойчивыми к действию моющих и дезинфицирующих средств. При использовании линолеумных покрытий края линолеума у стен должны быть подведены под плинтуса, которые должны быть плотно закреплены между стеной и полом. Швы примыкающих друг к другу листов линолеума должны быть тщательно пропаяны.
Применение подвесных потолков различных конструкций разрешается в помещениях, не требующих соблюдения особого противоэпидемического режима, асептики и антисептики: вестибюлях, коридорах, холлах и других подсобных помещениях. Допускается применение подвесных потолков в операционных, родовых, перевязочных, процедурных, палатах и аналогичных помещениях, при этом конструкции и материалы подвесных потолков должны обеспечивать герметичность, гладкость поверхности и возможность проведения их влажной очистки и дезинфекции. Наружная и внутренняя поверхность медицинской мебели должна быть гладкой и выполнена из материалов, устойчивых к воздействию моющих, дезинфицирующих и медикаментозных средств.
Для защиты от слепящего действия солнечных лучей и перегрева в лечебных учреждениях окна, ориентированные на южные румбы горизонта, оборудуются солнцезащитными устройствами (козырьки, жалюзи и др.). Искусственная освещенность (общая и местная), источник света, тип лампы принимаются в соответствии с действующими нормативными документами. Светильники общего освещения помещений, размещаемые на потолках, должны быть со сплошными (закрытыми) рассеивателями.
Для обеспечения персонала горячим питанием в лечебных учреждениях должны быть предусмотрены столовые или буфеты (в зависимости от количества работающих). Количество посадочных мест в столовых или буфетах следует предусматривать из расчета 10 – 12 мест на 100 работающих. Состав и площади помещений столовых и буфетов следует принимать в соответствии с действующими строительными нормативами по проектированию предприятий общественного питания.
В каждом структурном подразделении должны быть предусмотрены комнаты для персонала площадью не менее 12 м2, оборудованные холодильниками, электроводонагревательными устройствами, средствами для разогрева пищи и раковинами. Все помещения, оборудование, медицинский и другой инвентарь должны содержаться в чистоте. Влажная уборка помещений (обработка полов, мебели, оборудования, подоконников, дверей) должна осуществляться не менее 2-х раз в сутки с использованием моющих и дезинфицирующих средств, разрешенных к использованию в установленном порядке. Мытье оконных стекол должно проводиться не реже 1 раза в месяц изнутри и не реже 1 раза в 3 месяца снаружи (весной, летом, осенью).
Уборочный инвентарь (ведра, тазы, ветошь, швабры и др.) должен иметь четкую маркировку с указанием помещений и видов уборочных работ, использоваться строго по назначению, обрабатываться и храниться в выделенном помещении. Генеральная уборка помещений палатных отделений и других функциональных помещений и кабинетов должна проводиться по графику не реже 1 раза в месяц с обработкой стен, полов, оборудования, инвентаря, светильников. Оптимальная температура помещения должна быть 20-22 °С, относительная влажность не выше 60%. Комната отдыха должна хорошо проветриваться.
Климатотерапевтические сооружения. Кклиматотерапевтическим сооружениям, включенным в состав ФТО ВЛУ относятся климатопавильоны, аэросолярии, лечебные пляжи. Климатопавильоны делят на сезонные и стационарные. Сезонные павильоны, используемые для аэротерапии в теплый период года представляют собой легкие каркасные сооружения высотой не менее 3 м с крышей из теплоизоляционного материала, с деревянным полом без стен. В случае плохой погоды боковые стороны закрываются полотняными шторами. Павильон оборудуется кроватями с необходимыми постельными принадлежностями, прикроватными ковриками, шезлонгами: в непосредственной близости от него располагается санузел с туалетами, умывальниками и душами. В нем размещается 25–30 человек из расчета 3–4 м на одно место.
Стационарные климатопавильоны предназначены для круглосуточного пребывания больных во все сезоны года; в них проводятся дневной и ночной сон на воздухе, воздушные и солнечные ванны. Они являются капитальными сооружениями высотой 3,5–4 м, разделяемые постоянными или съемными, жалюзийного типа перегородками на отсеки (палаты), рассчитанные на 2–4 человека. Передняя сторона павильона, ориентированная на юг, должна иметь раздвижные стены; в верхней части задней стены оборудуются фрамуги, обеспечивающие возможность хорошего провешивания. Павильон должен иметь электрическое (калориферное) или водяное отопление, он оборудуется кроватями, тумбочками, шкафами для одежды, стульями, шезлонгами, прикроватными ковриками, постельными принадлежностями (два матраца, шерстяные, ватные, меховые одеяла), шторами. Условия пребывания больных в павильоне должны быть такими же комфортными, как в спальном корпусе. По фасаду павильона располагается открытая веранда для приема в прохладный период года солнечных ванн.
В состав стационарного климатопавильона входят следующие помещения: спальные (мужские и женские) помещения на 25-30 человек из расчета 4-5 м2 на одно место; медицинская комната – 12 м2; помещение для хранения постельных принадлежностей -9-10 м2; комната отдыха – 24-30 м2; санитарные узлы.
При отсутствии в санатории климатопавильонов круглосуточная и дозированная аэротерапия организуется на верандах (лоджиях, балконах) спальных корпусов, цементный пол которых также должен быть закрыт деревянным настилом. Для защиты от дождя и солнечного излучения оборудуются навесы (шторы).
Аэросолярий представляет специально оборудованную площадку или помещение, предназначенное для проведения воздушных и солнечных ванн. При выборе места для аэросолярия необходимо учитывать микроклиматические условия, максимально использовать благоприятно влияющие метеорологические факторы, иметь возможность применить корригирующие сооружения с целью ограничения отрицательного действия неблагоприятных погодных факторов.
Площадка должна быть спланирована таким образом, чтобы иметь свободный и быстрый сток дождевых вод. Для предупреждения радиационного охлаждения больных от почвы поверхность площадки должна иметь травяной покров или деревянный настил; покрытие из бетона или асфальта недопустимо. На южных приморских курортах устраиваются надводные аэросолярии, микроклиматические условия которых смягчают явления духоты и перегрева, обеспечивают хорошее проветривание и действие дополнительных лечебных факторов: влияние аэрозолей морских солей, аэроионов и др.
Аэросолярий разделяется на мужское и женское отделения, в которых оборудуются хорошо освещенные солнцем площадки для солнечных ванн (солярии) и защищенные от прямых солнечных лучей площадки для воздушных ванн (аэрарии). На одно место в солярии должно отводиться 6-8 м2, а в аэрарии – 4-5 м2 при соотношении мест в солярии и аэрарии 2:1 для средней климатической зоны и 1:2 для юга.
В аэросолярии размещаются медицинский и метеорологический пункты, радиоузел для оповещения о дозах солнечных и воздушных ванн, правилах их приема, помещение для хранения белья, души с солнечным нагревом воды. Для солнечных ванн ослабленной радиации используются индивидуальные или групповые тенты из материала, задерживающие часть солнечных лучей. Для ослабления солнечной радиации можно использовать ячеистые или жалюзийные крыши, создающие на теле человека чередование участков, освещенных солнцем и находящихся в тени.
Для проведения солнечных ванн в прохладное время года топчаны оборудуют боковыми стенками высотой 25-30 см, что дает возможность укладывать больного перпендикулярно солнечным лучам даже при низком стоянии Солнца. Боковые стенки на топчанах служат для защиты от ветра. Для зимней гелиотерапии оборудуются специальные зимние аэросолярии. Их можно размещать на плоских крышах зданий, в застекленных верандах, где удается создать необходимые микроклиматические условия, повысив температуру на 10-15 °С по сравнению с наружной.
Лечебный пляж – участок побережья естественного или искусственного водоема, оборудованный и пригодный по санитарно-гигиеническим, геологическим и физико-географическим показателям для проведения лечебно-профилактических процедур и купаний под контролем медицинского персонала, является основным местом проведения климатотерапии в санаториях, расположенных около различных водоемов (море, река, озеро). Лечебные пляжи подразделяются по характеру грунта на песчаные (размер песчинок от 0,1 до 1 мм), гравийные или ракушечные (от 1 до 10 мм), галечные (от 10 до 100 мм), валунные (более 100 мм), а также смешанные, содержащие песок, галечник, валуны; а также по степени благоустройства и оборудования на лечебные пляжи высшей, первой и второй категории. При расчете необходимой площади пляжа для санатория различного профиля необходимо учитывать коэффициенты одновременного пребывания больных на пляже.
Требования к устройству лечебного пляжа представлены в СанПиН 4060-85, согласно которым оценку качества лечебного пляжа (акватории и побережья) определяют 4 категориями. Организация и зонирование лечебного пляжа должны обеспечить оптимальные условия для использования природных факторов в лечебных целях. Для организации климатолечения, создания необходимого режима в обслуживании больных на пляже выделяются функциональные зоны: лечебная и обслуживания.
В лечебной зоне пляжа должны быть предусмотрены солярии, аэрарии, площадки ЛФК и обучения плаванию, участок акватории в обозначенных границах, выделенный для купания, участок акватории, выделенный для ЛФК, гребли на лодках, катания на гидровелосипедах, занятий на водных тренажерах.
Лечебная зона пляжа санаториев для взрослых и родителей с детьми должна иметь три сектора: сектор I – для размещения 20% больных с предписанным I (щадящим) режимом лечения. В нем должны быть предусмотрены: аэрарий сплошной тени (45% от вместимости сектора), солярий (50% от вместимости сектора), оборудованные лежаками, участок строгого медицинского контроля с постом медицинской сестры (5% лежаков для. больных, проходящих адаптацию к климату курорта); сектор 2 – вместимостью для 30% больных, находящихся на лечении по II щадяще-тренирующему режиму климатолечения; сектор 3 – для 50% больных, находящихся на III тренирующем режиме климатотерапии.
Два последних сектора должны иметь в своем составе аэрарий рассеянной радиации, солярий и быть оборудованы лежаками. Разделение лечебной зоны на секторы осуществляется размещением строений, расстановкой оборудования и обозначается указателями. Возведение специальных осаждений для разделения секторов запрещается. На пляжах санаториев для родителей с детьми, кроме перечисленных площадок в состав лечебной зоны включается дополнительно детская площадка. Лечебная зона пляжа в детских санаториях, санаторных пионерских лагерях разделяется на изолированные секторы по количеству спальных секций или отрядов в пионерских лагерях. В каждом секторе детских пляжей оборудуются аэросолярии, в которых создаются три климатотерапевтических участка: сплошной тени, рассеян-ной и прямой солнечной радиации, а также необходимо предусматривать площадку для построений и проведения ЛФК.
Участок акваториидля купания необходимо ограничивать максимальной глубиной для взрослых – 3-4 м; для родителей с детьми – 2,0-2,5 м и для детей – 1,5 м. Зона купания должна иметь песчаное дно, гравийное или галечное дно с пологим уклоном tg a = не более 0,02. В зоне купания максимальное расстояние от уреза воды до буйков устанавливается в каждом конкретном случае постановлением местных органов по техническим условиям спасательной службы, но не должно превышать для взрослых – 75 м, для родителей с детьми – 40 м и для детей – 30 м. Участок акватории для прогулочных шлюпок ограничивается удалением от уреза воды (моря и крупные водоемы) не более чем на 500 м и 200 м – для гидровелосипедов.
Зона обслуживанияявляется продолжением лечебной зоны, в ее составе должны быть предусмотрены пляжный павильон со службами, обеспечивающими работу пляжа. Пляжный павильон долженвключать медицинский пункт, дозиметрический пункт, спасательный пункт, комнату персонала, радиоузел, кладовую, детскую комнату (в санаториях для родителей с детьми), кабинет врача-климатолога, кабинет медицинской сестры, вестибюль (при необходимости), душевые с пресной водой, санузлы, технические помещения (электрощитовая, венткамеры).
Кроме пляжного павильона в зоне обслуживания располагаются кабины для переодевания, питьевые фонтанчики, мойки для ног, пункты сбора твердых бытовых отходов, перекачивающие насосные станции (при необходимости), проходная и информационные стенды.
Спасательные пункты оборудуются вышками спасателей (устанавливаются с интервалом ISO-200 м вблизи уреза воды, вне зоны волнового воздействия), стендами со спасательными средствами (устанавливаются с интервалом 25 м в 4-5 м от уреза воды) и сигнальной вышкой (устанавливается в центре). Медицинский пункт оборудуется рабочим столом, кушеткой, носилками, шкафом для оказания неотложной и реанимационной помощи, в котором должны иметься набор необходимых медикаментов, стерильные шприцы, языкодержатель, роторасширитель, трубки и аппаратура для проведения искусственного дыхания, шины, перевязочный материал. Медпункт, кабинеты врача, медицинской сестры и санитарно-бытовые помещения обеспечиваются водопроводом (с подачей горячей и холодной воды) и канализацией.
Метеорологический пункт оборудуется аппаратурой для определения микроклиматических условий пляжа и дозиметрии климатопроцедур: максимальным и минимальным термометрами для измерения температуры воздуха и воды, барометром, психрометром, анемометром, а также актинометрическими и справочными таблицами. Радиоузел используется для передачи сведений о дозах солнечных и воздушных ванн, купаний, правил климатолечения. Радиоточки местного (городского) вещания устанавливаются из расчета слышимости на каждом процедурном месте. Кабины для переодевания (1 на 50 человек) устанавливают на открытых площадках на пути следования к процедурным местам. Основания площадок бетонируются или выполняются из других материалов, легко подвергающихся санитарной обработке и дезинфекции.
Души пресной воды (1 кабина на 75 человек) могут располагаться в пляжном павильоне или на открытых площадках; в последнем случае они не ограждаются, основания бетонируются. Нагрев воды для душей предусматривается от солнечных водонагревателей. Норма смешанной воды для взрослых — 20 л на 1 человека, для детей — 10 л. Для мытья ног должны быть предусмотрены отдельные мойки из расчета 1 на 50 человек. Питьевые фонтанчики (1 на 10 человек) устанавливаются рассредоточено на удалении от процедурных мест (лежаков) не менее 5,0 м. Стоки от питьевых фонтанчиков, душевых и моек для ног допускается сбрасывать в ливневую канализацию.
Туалеты (одно очко на 50 человек) располагаются в пляжном павильоне. На пляжах туалеты должны располагаться вне зоны максимального заплеска воды.
Электроосвещение предусматривается во всех помещениях пляжного павильона. Наружное электроосвещение предусматривается в зоне обслуживания, на подъездных дорогах и подходах к пляжу. Электросиловые подводки выполняются к электрооборудованию насосных станций и радиоузла.
Телефонной связью оборудуются: медицинский, дозиметрический и спасательный пункты, кабинеты врача и медицинской сестры. Установка электрочасов предусматривается с таким расчетом, чтобы они просматривались с каждого процедурного места. Информационные стенды о метеорологических данных и дозировании климатолечебных процедур устанавливаются на подходе к пляжу и в зоне обслуживания.
На территории пляжа рассредоточено устанавливаются урны для мусора (из расчета 1 урна на 50 человек). Для сбора мусора на территории вспомогательной зоны предусматриваются бетонированные и ограниченные бортиком площадки сбора бытовых отходов с контейнерами. К площадкам для контейнеров предусматривается автомобильный подъезд. Территория пляжа должна быть благоустроена, озеленена (не менее 10% территории), иметь систему пешеходных дорожек, удобно связывающих здания, сооружения, секторы, площадки. Ширина и покрытия дорожек проектируются с учетом их назначения, интенсивности движения, климатических и местных условий. Границы акватории обозначаются буйками или поплавками, расположенными через 25-30 м. В секторе для купания больных, находящихся на лечении по I режиму, устанавливаются для отдыха на воде плотики через каждые 10 м.
Источник: https://physiotherapy.ru



